Revolusjonerende operasjonsteknikker
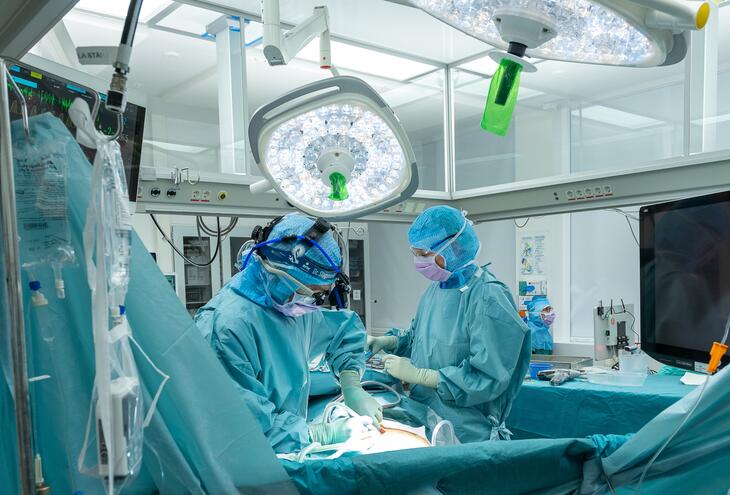
Én av fem pasienter får tilbud om operasjon som behandling av lungekreft. Ny og bedre bildediagnostikk, gode verktøy for å utføre kikkhullskirurgi og ikke minst robotassistert kirurgi gjør inngrepene tryggere og bedre. Men uansett operasjonsteknikk så er det viktigste at operasjonen er grundig, sier kirurgen Per Magnus Haram.
Overlege og kirurg ved thoraxklinikken på St. Olavs hospital i Trondheim, Per Magnus Haram, opererer lungekreftpasienter så å si hver eneste dag. Han har blitt en pioner på kikkhullskirurgi og har utviklet nye operasjonsverktøy og nye arbeidsmetoder. For 20 år tilbake kunne kirurgene selv bestemme det meste om hvordan operasjon og behandling skulle foregå. I dag er pasienten omgitt av et stort faglig team der kirurgen er en del av fagfelleskapet, forteller Haram.
Per Magnus Haram tar Pust-journalisten med gjennom avdelingen postoperativ overvåking og inn på operasjonsstuen. Her ligger en pasient i dyp narkose. Operasjonssykepleierne vasker brystkassen med sprit og legger ut grønne duker så kun et kvadrat med hud på størrelse med Dagbladet er synlig.
− Dette er en pasient med en fem centimeter svulst i høyre overlapp. Den er biopsert og funnet å være en primær lungecancer. Vi skal operere ved å ta ut den høyre overlappen. Det er Katrine Hordnes Slagsvold som opererer i dag. Hun var den første kvinnelige hjerte- og lungekirurgen på St. Olavs da hun ble ansatt på avdelingen i 2017 - som 33-åring.
«Alle som kommer inn her
har vi som mål om å kurere»
− Når blir det bestemt at det er operasjon som er den beste behandlingen?
− Det bestemmer vi på multidisiplinært møte der lungelegen som har utredet pasienten, patologen som har sett på prøvene fra svulsten, kirurger, røntgenleger og onkologer er til stede. Her blir man enige om pasienten skal opereres eller om det er annen behandling som skal til. Rundt 22 prosent av landets lungekreftpasienter blir tilbudt operasjon, og alle som kommer inn her har vi siktemål om å kurere.
Robotassistert kirurgi, RATS
De siste årene har noen norske sykehus tatt i bruk robotassistert kirurgi, RATS. Et antall robotarmer føres inn i pasienten, og fra et kontrollpanel styrer kirurgen instrumentene med ekstremt høy nøyaktighet. Haukeland sykehus i Bergen, Ahus i Akershus og UNN i Bodø og Tromsø opererer lungekreftpasienter med RATS. Ved St. Olavs har de ikke tatt seg råd til en kostbar robot ennå. Per Magnus Haram skulle gjerne hatt robot, men som han sier: Det viktigste er at operasjonen blir skikkelig gjennomført.
− Det er ikke stor forskjell i pasienttilfredshet mellom dem som opereres med kikkhull, vanlig åpen kirurgi eller med robot. Det høres veldig fancy ut å bli operert med robot, men det som skal gjøres inne i pasienten er det samme, uansett metode.
«De nye verktøyene er nesten
viktigere enn selve kikkhullsoperasjonen»
Kirurgen Katrine prater lavmælt med kollegaene rundt operasjonsbordet. Gjennom et hull i brystkassen beveger hun stapleren, en stang med en klype i enden, som både skjærer og stifter sammen blodårene som kuttes. Per Magnus Haram har selv vært med å utvikle verktøy som gjør det mulig å operere presist og skånsomt uten åpen operasjon.
− De nye verktøyene er nesten viktigere enn selve kikkhullsteknikken, forklarer han.
På skjermen over bordet kan vi se hvordan kirurgen arbeider med å løsne lungelappen. Svulsten har vokst fast i brystveggen og det er vanskelig å komme skikkelig til, forklarer Per Magnus Haram.
«Vi hadde snitt fra brystbeinet
og bak på ryggen»
− Metoden med kikkhull kalles minimal invasiv kirurgi. Dette er mer skånsomt for vev og muskler. Men det å bli åpnet høres mer traumatisk ut enn det egentlig er. Etter noen uker merker pasientene ingen forskjell. Når vi gjør en åpen operasjon i dag så er ikke åpningen større enn 10-12 centimeter. Hvis du ser på dem som ble operert for lungekreft for 20 år siden, da hadde de et snitt som gikk fra brystbeinet til ryggen.
«Fjerning av alle lymfeknuter
har mye å si for at pasienten
skal bli frisk»
Per Magnus Haram er en forkjemper for å fjerne hele systemet av lymfeknuter rundt en svulst i lungen. Å ta ut alt av lymfeknuter i brysthulen er noe thoraxkirurgene på St. Olavs har holdt på med en stund allerede.
− Dette er en av kjepphestene mine, og kollegaer som leser dette vil nok si: «å nei, der er han igjen».
Uansett om det er robot eller andre teknikker, det viktigste er hva du gjør der inne. Svulsten har et lymfebanesett som følger med og det er veldig viktig å få ut hele spredningsveien inne i lungehulen, slik at vi vet om og hvor langt kreftcellen har spredt seg inni lymfesystemet. Det er dette som har mest å si for at pasienten skal bli frisk.
Strikkepinnekirurgi
Det robotkirurgi er god på, mener Haram, er muligheten til å få ut alle lymfeknutene i brysthulen uten å måtte ty til åpen operasjon. Vanlig kikkhullsoperasjon beskriver han som «strikkepinnekirurgi». Han beveger håndleddet opp og ned for å vise den begrensede bevegelsesradiusen til instrumentet kirurgen akkurat nå bruker for å løsne lungelappen. Med robot kan man bevege instrumentene friere forklarer han, og roterer hånden rundt i en sirkel.
− En robot gjør deg i stand til mer elegant disseksjon, altså finere, grundigere og mer skånsom henting av lymfeknuter enn du kan med «strikkepinnekirurgi». Med robotkirurgi kan vi også få en bedre klassifisering av svulsten, og det kan øke sjansen for at pasienten blir kurert.
Haram er sikker på at om St. Olavs hadde en robot ville flere kunne opereres med minimal invasiv kirurgi, og han håper at hans sykehus er med på robotlaget om kort tid.
Inne på operasjonsstuen er det akkurat dette som skjer nå; noen av lymfeknutene sitter vanskelig til og kirurgen Katrine bestemmer seg for å gå over til åpen kirurgi.
«Tverrfagligheten betyr
økt trygghet for pasienten»
Det er ikke bare kikkhull, robotteknologi og lymfedrenasje som har gjort operasjoner til en mye bedre behandling i løpet av de siste tjue årene. Bildediagnostikk som PET-CT og stadig bedre kvalitet på CT og MR gjør at man kan starte operasjonen med større kunnskap om spredning og omfang.
− Det har vært en rivende utvikling innen lungekreftfaget. Vi vet mye mer om angrepspunkter for immunterapi og forskjellige former for medikamentell terapi. Da er det viktig for oss å samarbeide med lungeleger, onkologer, patologer og radiologer så vi får en komplett kartlegging av svulstene.
Det nye systemet med tverrfaglighet gjør at arbeidet kirurgen gjør blir kontrollert av forskjellige instanser. Radiologen kan undersøke om alt som ble oppdaget på CT faktisk er fjernet. Patologen kan undersøke den øverste lymfeknuten er kreftfri, og at området for spredning da er fjernet.
− Det betyr økt trygghet for pasienten og kirurgen må faktisk gjøre den jobben som skal til. Den litt gammeldags arrogansen som var tillatt hos kirurgene før i tiden, bør være begravet.
«Den virkelige revolusjonen er
kjemo- immunterapi før operasjon»
Det som virkelig vil bli nyttig for pasientene som skal opereres er den nye metoden med kjemo- immunterapi, sier Haram.
− De jeg kjenner som opererer med robot er veldig entusiastiske, men det kommer ikke til å bli så stor revolusjon som folk tror. Det er litt flere som kan opereres med minimal invasiv, men så ellevilt er det ikke. Det er en mye større revolusjon å gi pasientene immunterapi og cellegift før vi opererer. Her snakker vi 20 prosentpoeng høyere overlevelse. Noen av de gruppene vi opererer tar vi opp fra 45 prosent femårsoverlevelse til 65 prosent. Det helt enormt.
Les mer om cellegift og immunterapi før operasjon.
Tekst og foto: Harald Herland